Mandic: la testimonianza dalla prima linea del Covid con tre primari e una infermiera
Medici e infermieri raccontano la loro esperienza in prima linea nell'affrontare il Covid, testimoniando quanto la pandemia abbia cambiato gli schemi di una sanità risultata spiazzata, ma anche quanta empatia abbia risvegliato nei rapporti tra colleghi e con i pazienti.
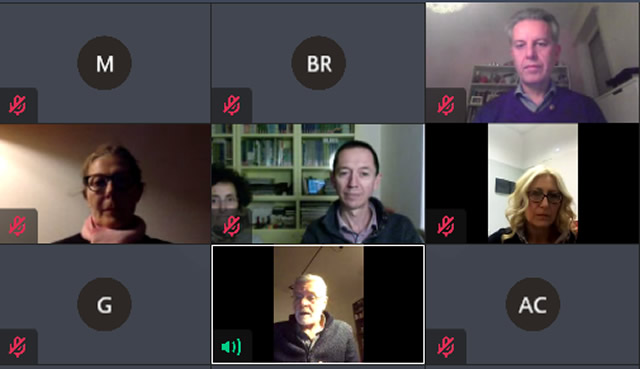
La parola è quindi passata a Lucia Tornaghi, infermiera delle cure subacute, la quale ha innanzitutto ringraziato tutti coloro che nella prima ondata hanno fatto arrivare agli operatori del Mandic affetto e sostegno. ''Nei momenti più critici sbirciavamo dalle finestre per guardare gli striscioni che venivano affissi all'ingresso, e ci dava sollievo'' ha spiegato. ''Il dipartimento fragilità in cui opero è stato uno degli ultimi chiusi in quel marzo. Nei primissimi giorni sono stata attribuita all'area Covid della Medicina A, trovandomi inserita in una realtà già perfettamente organizzata. Accoglievamo tanti pazienti dai territori bergamaschi e bresciani. Molti avevano una certa età e presentavano già una serie di patologie croniche. Era già di per sé una situazione inusuale, ma per loro c'era anche il trauma di affrontare quella avventura ospedaliera senza il supporto dei famigliari. Oltre alle difficoltà respiratorie, i malati dovevano fare i conti con l'astenia che provoca la malattia, e il nostro compito era quindi quello di supportarli ad affrontare tutto questo, misurandoci quotidianamente con la paura della morte. Successivamente sono stata attribuita all'area Covid-8 con il dottor Morandi e qui ho veramente avuto una grande opportunità non solo dal punto di vista professionale ma anche umano. Questo lavoro mi ha donato tantissimo e l'esperienza nei reparti Covid non ha che confermato quanto fossi convinta della mia scelta. In quel periodo si è ammalato anche mio papà. Oltre a sentire la grande vicinanza dei miei colleghi ho avuto la possibilità, da infermiera, di assisterlo nell'ospedale in cui era ricoverato. Mi sono sentito molto fortunata per questo, e mi ha aiutato il giorno in cui ho dovuto comunicare ad una signora ricoverata che il marito, anch'egli ricoverato ma in un altro ospedale, era appena morto. I mesi trascorsi nel gruppo del Covid-8 rimarranno un dono indelebile nel mio cuore e nella mia anima''.
L'ultimo intervento è stato quello del dottor Davide Guzzon, primario del reparto Anestesia e Rianimazione del Mandic. ''La pandemia a mio avviso ha messo in evidenza quanto i meratesi e chi abita nel circondario tengano al loro ospedale'' ha commentato. ''Ne ho girati molti nella mia carriera ma dal 2012 ad oggi ho sempre avuto la sensazione, più che altrove, che chi viene al Mandic è perchè si fida. La Brianza è un territorio ricco, ma sono rimasto molto colpito in questi mesi di quanto ci è stato donato. Ciò è servito sicuramente a riattrezzare l'ospedale con apparecchiature moderne che per ottenere ci sarebbero voluti una decina di anni di bracci di ferro con le amministrazioni. Questa esperienza ci ha costretti a lavorare tantissimo oltre i nostri limiti. Secondo le statistiche, circa il 2-3% dei pazienti covid arriva in condizioni di criticità tali da richiedere il supporto della rianimazione, dove si ha a che fare con la 'famigerata' intubazione. E' solo così che si può 'combattere' livelli di ossigenazione arrivati ad essere incompatibili con la sopravvivenza. La percentuale di successo di pazienti che finiscono nel mio reparto con il coronavirus è anche relativamente bassa. Quindi il lavoro che abbiamo fatto con i pneumologi è stato davvero sfiancanti, e purtroppo sempre in condizioni di drammaticità. Ci siamo dovuti misurare molto con il rapporto telefonico con i parenti. Non è facile farsi capire senza la possibilità di incontrarsi di persona o anche dare un abbraccio''.
La conferenza di giovedì sera, organizzata dal gruppo meratese dei Lions Club, si è aperta con un breve cenno alle iniziative promosse dal sodalizio per sostenere la sanità locale, tra cui la campagna fondi in favore del Mandic e la donazione di un birilubilometro per la pediatria.

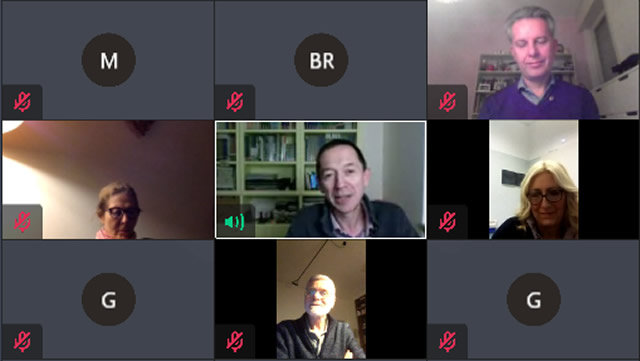
Nel riquadro bianco il dottor Francesco Morandi, primario della pediatria del Mandic
La prima testimonianza è stata quella del dottor Francesco Morandi, primario della pediatria del Mandic, il quale ha raccontato di come la pandemia abbia condizionato la riorganizzazione totale dell'attività del suo reparto. ''Il virus ha veramente spiazzato tutti noi, era qualcosa di imprevedibile e inatteso'' ha commentato. ''La prima ondata non ha avuto un impatto diretto sui bambini, ma indiretto. La nostra pratica clinica è cambiata e molti reparti pediatrici sono ancora oggi chiusi. In questo periodo le malattie pediatriche sono diminuite. Il Covid ha colpito di meno i più piccoli, solo il 5% della popolazione pediatrica è stata interessata e in maniera meno severa degli adulti. Quello che ha invece indirettamente colpito l'area pediatrica sono le conseguenze che le trasformazioni sociali hanno determinato. Tutti hanno perso quattro mesi di scuola e solo 4 bambini su 10 hanno potuto seguire in maniera sufficiente la didattica a distanza. La pandemia ha in pratica messo ancora più in risalto le diseguaglianze sociali, complicando la vita a chi già viveva in difficoltà socio-economiche''.

Al centro, nel riquadro bianco, Lucia Tornaghi, infermiera delle cure subacute
''Era un sabato quando ci dissero che verosimilmente avrebbero occupato il reparto di adulti e trasferito i bambini ricorverati a Lecco entro 48 ore'' ha proseguito il dottor Morandi raccontando della trasformazione subita dalla pediatria meratese ad inizio pandemia. ''Nel tardo pomeriggio del lunedì successivo abbiamo iniziato ad accettare adulti. Le infermiere della chirurgia hanno affiancato quelle pediatriche, alcuni medici hanno dovuto mantenere la guardia pediatrica operativa e altri, come il sottoscritto, hanno dovuto dedicarsi completamente alla gestione organizzativa clinica dei pazienti affetti dal coronavirus. Questo ha comportato che persone che non avevano mai lavorato insieme di punto in bianco avrebbero dovuto fare squadra. La rapidità degli eventi ha contribuito a far sì che si sviluppasse presto questa integrazione, e così è incominciata l'attività del reparto Covid-8. Ci sono stati momenti di sconforto, di pianto e di tensione. Però quello che è rimasto negli operatori è un ricordo positivo, per il grande spirito di collaborazione che si è instaurato, e spero tanto sia rimasto anche nei pazienti''.

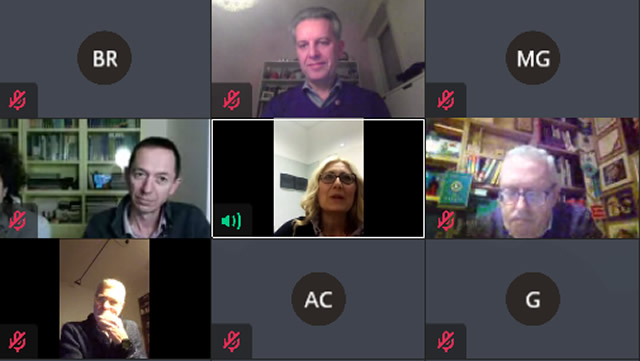
In alto a destra, nel riquadro bianco, il dottor Daniele Colombo, primario del reparto di Pneumologia Inrca del Mandic
E' seguito l'intervento del dottor Daniele Colombo, primario della Pneumologia Inrca del Mandic, entrato più nel dettaglio della malattia. ''L'Inrca è un istituto di ricerca e quindi non dipendiamo dall'Asst'' ha spiegato. ''La progressiva mutazione della gestione del malato pneumologico ha contribuito però al nostro trasferimento presso il Mandic il 4 febbraio del 2019. Ora siamo di fatto la Pneumologia dell'Ospedale di Merate e la fortuna vuole che quando il Covid è scoppiato ci eravamo già trasferiti da un anno. E' stata una fortuna perchè abbiamo avuto la possibilità di esercitare la nostra specialità al meglio e di poter dare il nostro pieno supporto a chi si rivolgeva a noi dagli altri reparti, a differenza dei quali non abbiamo mai dovuto cambiare la nostra natura. Rispetto agli altri colleghi, abbiamo continuato a fare quello che sappiamo fare, cioè gestire l'insufficenza respiratoria. Il covid si presenta come una banale infezione e in molti casi rimane tale. Per questo non è necessario riempirsi di cortisone quando si risulta positivi. Nella maggior parte dei casi i sintomi si esauriscono in 3 o 4 giorni. In alcuni casi tuttavia non si esaurisce ma prende il sopravvento, iniziano i primi sintomi respiratori e si sviluppa la polmonite. In questo caso è necessario intervenire nei primi dieci giorni. Molti pazienti, però, nella prima fase arrivavano molto tardi ed era per noi difficile intervenire dal punto di vista terapeutico. Quando la malattia non arretra, non ci resta che intervenire fornendo al malato più ossigeno. Quando però l'organismo risponde all'infiammazione con una reazione abnorme da un lato non siamo in grado di inibire il virus e dall'altro la reazione non fa che danneggiarci, portando all'esasperazione del quadro clinico. In questo caso utilizziamo il casco della cosiddetta Cpap, che offre una resistenza all'aria e permettere di espandere – noi diciamo reclutare – gli alveoli''. ''Posso dirvi anche io che questa esperienza – ha concluso il dr Colombo – è stata oltre che drammatica costruittiva e per noi pneumologi un'opportunità in più per non permettere che in Italia il nostro ambito scomparisse''.

Al centro, nel riquadro bianco, il dottor Davide Guzzon, primario del reparto Anestesia e Rianimazione del Mandic
L'ultimo intervento è stato quello del dottor Davide Guzzon, primario del reparto Anestesia e Rianimazione del Mandic. ''La pandemia a mio avviso ha messo in evidenza quanto i meratesi e chi abita nel circondario tengano al loro ospedale'' ha commentato. ''Ne ho girati molti nella mia carriera ma dal 2012 ad oggi ho sempre avuto la sensazione, più che altrove, che chi viene al Mandic è perchè si fida. La Brianza è un territorio ricco, ma sono rimasto molto colpito in questi mesi di quanto ci è stato donato. Ciò è servito sicuramente a riattrezzare l'ospedale con apparecchiature moderne che per ottenere ci sarebbero voluti una decina di anni di bracci di ferro con le amministrazioni. Questa esperienza ci ha costretti a lavorare tantissimo oltre i nostri limiti. Secondo le statistiche, circa il 2-3% dei pazienti covid arriva in condizioni di criticità tali da richiedere il supporto della rianimazione, dove si ha a che fare con la 'famigerata' intubazione. E' solo così che si può 'combattere' livelli di ossigenazione arrivati ad essere incompatibili con la sopravvivenza. La percentuale di successo di pazienti che finiscono nel mio reparto con il coronavirus è anche relativamente bassa. Quindi il lavoro che abbiamo fatto con i pneumologi è stato davvero sfiancanti, e purtroppo sempre in condizioni di drammaticità. Ci siamo dovuti misurare molto con il rapporto telefonico con i parenti. Non è facile farsi capire senza la possibilità di incontrarsi di persona o anche dare un abbraccio''.
A.S.























